Порой пациенты жалуются на слабость мышц, из-за которой снижается качество их жизни. Человек не может долго работать за компьютером, так как верхнее веко глаза опускается от слабости мышцы или он замечает, что при длительном разговоре его речь меняется, становится медленной и гнусавой. Такие симптомы требуют тщательного обследования для исключения серьёзных недугов, один из которых — миастения. Это заболевание проявляется объективной патологической мышечной слабостью. Миастения гравис происходит от греч. myasthenia — мышца + бессилие, gravis — тяжелый, серьёзный. В статье расскажем, что такое миастения, симптомах и лечении заболевания.
Что такое миастения
Миастения — это хроническое аутоиммунное заболевание, поражающее нервно-мышечный синапс, что приводит к слабости и быстрой утомляемости мышц.
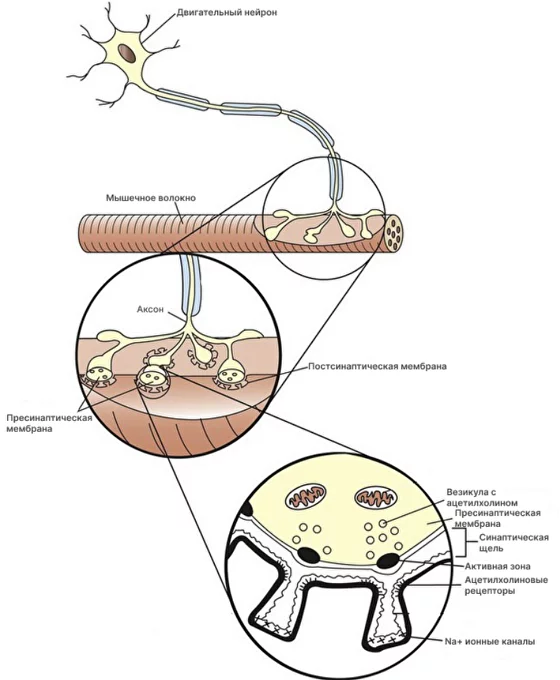
Нервно-мышечный синапс — это специфическое соединение между нервом и мышцей, где происходит превращение нервного импульса в движение мышцы. При миастении эта трансформация затруднена: так как антитела атакуют рецепторы, которые передают нервный импульс в мышцу. Это приводит к слабости мышц и другим специфическим симптомам.
Нервно-мышечный синапс состоит из следующих частей:
- Аксона двигательного нейрона. Это отросток нервной клетки, который контактирует с мышечным волокном и по которому передается нервный импульс
- Пресинаптической мембраны. На конце аксона есть утолщение, покрытое особой мембраной, которое содержит большое количество везикул, пузырьков с веществом ацетилхолином
- Синаптической щели. Это пространство между пресинаптической и постсинаптической мембраной, куда выделяется ацетилхолин
- Постсинаптической мембраны. Это участок мышечной ткани, где происходит связывание ацетилхолина с рецепторами, что вызывает активизацию специальных ионных каналов, по которым протекают иона натрия, тем самым стимулируя двигательную активность мышцы
Основную роль в развитии миастении играют антитела. Это белки иммунной системы, которые вырабатываются для борьбы с патогенными агентами, например, с вирусами. При аутоиммунных заболеваниях, каким является миастения, антитела направлены против здоровых клеток собственного организма, тем самым повреждая и нарушая их функцию. Антитела при миастении блокируют ацетилхолиновые рецепторы в 85% случаев. Таким образом, ацетилхолин не может соединиться с рецепторами и разрушается находящейся в синаптической щели ацетилхолинэстеразой. В результате нарушается нервно-мышечная передача.
В более редких случаях антитела направлены не против рецепторов ацетилхолина, а против мышечной тирозинкиназы (MuSK), специфического фермента, необходимого также для передачи нервного импульса на мышцу.
Миастения: причины возникновения у человека и механизм развития
До конца причины развития атаки синапса неизвестны, однако, существуют достоверные доказательства влияния вилочковой железы или тимуса на развитие миастении.Тимус — орган иммунной системы, ответственный за образование и «обучение» иммунных клеток. Он хорошо развит у детей. По мере взросления тимус уменьшается в размерах и замещается жировой тканью, это называется инволюцией тимуса.У 65% пациентов с миастенией определяется увеличенный тимус — его гиперплазия, а у 10% опухоль тимуса — тимома. Чаще она доброкачественная, но изредка происходит её озлокачествление. При остальных случаях миастении не выявляется изменений в вилочковой железе.
Исходя из этих результатов, считается, что при подобных состояниях тимус даёт неправильные «инструкции» иммунитету, и тот начинает атаковать сам себя.
-
По причине развития миастения делится на:
- 1 Врожденную миастению Эта форма наследственная и вызвана мутацией генов, которые отвечают за построение и работу нервно-мышечного синапса
- 2 Приобретенную миастению Это самая частая форма заболевания. Она аутоиммунная и связана с увеличением тимуса или его опухолью — тимомой
-
Существует очень похожий на миастению синдром Ламберта-Итона при мелкоклеточном раке лёгкого. Возникает он также из-за аутоиммунной атаки на ионные кальциевые каналы, из-за чего уменьшается или полностью блокируется выделение ацетилхолина в синаптическую щель. Симптомы истинной миастении отличаются от миастенического синдрома Ламберта-Итона, для которого характерны:
- слабость мышц рук и ног — они поражаются первыми
- боль в верхней части рук и ног
- сухость во рту
- обвисание век
-
Заболевание начинается в молодом возрасте, до 40 лет. На одного больного мужчину приходится три женщины. Симптомы миастении у женщин после 50 лет проявляются чаще всего в виде слабости глазных, мимических и жевательных мышц. Мужчины страдают миастенией реже и обычно в возрасте старше 60 лет. Симптомы можно разделить по группам, в зависимости от формы заболевания. Всего выделяют 3 формы миастении:
- 1 Глазную
- 2 Бульбарную
- 3 Генерализованную
- Опущение верхнего века — птоз. Возникает из-за слабости и быстрой утомляемости мышцы, поднимающей верхнее веко
- Двоение в глазах — диплопия. Обусловлено слабостью глазодвигательных мышц.
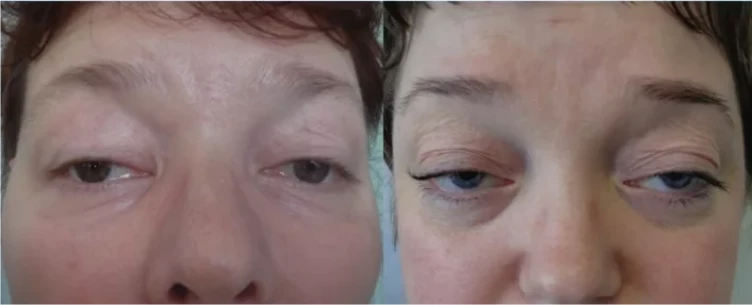
- Изменение выражение лица. Приобретается грустный вид лица из-за слабости мимических мышц. Возможно отвисание нижней челюсти из-за того, что мышцы лица не способны её удержать
- Трудности с жеванием. Процесс становится длительным из-за слабости и быстрой утомляемости жевательных мышц
- Нарушение глотания — дисфагия. Из-за слабости мускулатуры глотки нарушается продвижение пищевого комка, еда может попадать в нос, что вызывает поперхивания
- Нарушение речи — дизартрия. Во время длительного разговора речь постепенно становится замедленная, невнятная, гнусава
- Слабостью мышц конечностей, что проявляется трудностью при подъеме по лестнице, вставании с постели, стула или сложностью в поднятии рук вверх
- Слабость и быстрая утомляемость всех мышц нарастают постепенно, первыми обычно поражаются глазные мышцы, далее затрагиваются мышцы лица, глотки и конечностей. Возможно прогрессирующее поражение дыхательных мышц, что требует неотложной медицинской помощи
- Симптомы при всех формах уменьшаются после отдыха и усиливаются после нагрузки на мышцы, а также в холодном помещении
-
Факторы провоцирующие симптомы миастении:
- стресс
- инфекционные заболевания
- операция
- беременность
Лечение миастении
Лекарства от миастении не существует. Есть препараты, стабилизирующие состояние и не позволяющие прогрессировать симптомам. На вопрос, как лечить тяжелую миастению, отвечают чаще всего врачи-неврологи. Ведь именно они занимаются лечением миастении и в их арсенале — консервативные методы, а в некоторых случаях возникает необходимость в консультации хирурга.- Ингибиторы ацетилхолинэстеразы. Ацетилхолинэстераза — фермент, расщепляющий остатки ацетилхолина в синаптической щели. Снижение её активности помогает поступать большему количеству ацетилхолина и соединяться с рецепторами мышц, тем самым предотвращая быстрое развитие слабости и утомляемости. Обычно назначается при легкой степени тяжести миастении и при глазной форме заболевания
- Иммуносупрессивные средства — глюкокортикостероиды назначают при тяжелой бульбарной форме миастении. При этом следует помнить, что дексаметазон — препарат из группы глюкокортикостероидов — следует принимать с осторожностью, так как он тормозит выделение ацетилхолина, что усиливает мышечную слабость в первые дни лечения
- Цитостатические препараты, которые также, как и глюкокортикостероиды, несколько угнетают возросшую активность иммунной системы, тем самым тормозят выделение антител к рецепторам
- Плазмаферез. При плазмаферезе плазма крови, содержащая большое количество антител, направленных против ацетилхолиновых рецепторов, пропускается через специальный аппарат, который «очищает» плазму от неправильных антител
- Внутривенные инфузии иммуноглобулина. В кровь вводятся белки иммунной системы, которые связываются с «вредными» антителам, тем самым предупреждая их взаимодействие с рецепторами ацетилхолина. Плазмаферез и инфузии используют чаще всего при обострениях миастении
- Моноклональные антитела. Это новейших класс препаратов, которые воздействуют непосредственно на иммунную систему и используются при тяжелых генерализованных формах миастении
- Экулизумаб, он же «Солирис» и «Элизария». Лекарство содержит антитела, взаимодействующие со специфической системой иммунитета. Связываясь с одним из её компонентов, препарат предупреждает нарушения, возникающие в нервно-мышечном синапсе при миастении. Очень важно помнить об одном серьёзном побочном эффекте этого препарата — снижение иммунитета, из-за чего организм становится подвержен инфекциям, в том числе, менингококковой. Именно поэтому препарат назначается под жёстким контролем врача и только если пациент привит от менингококковой инфекции
- Эфгартигимод под торговым названием «Вивгарт». Самый новейших препарат для лечения тяжелой генерализованной миастении. Его механизм действия схож с плазмаферезом. Он своего рода и есть плазмаферез во флаконе. Препарат блокирует рецептор, ответственный за циркуляцию иммуноглобулина G в крови, тем самым снижая не только общее количество этого иммуноглобулина, но и аномальных антител, вырабатываемых при миастении
Хирургическое лечение заключается в удалении тимуса — тимэктомии. Это один из наиболее эффективных способов лечения миастении у молодых женщин с небольшим сроком заболевания, менее 1 года, и высоким титром антител к рецептору ацетилхолина. При прогрессирующих формах миастении удаление тимуса также показано. Вне зависимости от титра антител и симптоматики удаление тимуса показано при наличии тимомы — его опухоли.
Диагностика миастении
Диагностика начинается с опроса пациента.Врач узнаёт его жалобы, уточняет выраженность симптомов заболевания. Далее проводит осмотр с обязательной проверкой неврологического статуса: оценкой мышечной силы, тонуса мышц, рефлексов, чувствительности и координации движений. Функциональные пробы Чтобы выявить патологическую мышечную утомляемость проводят:- Пробу со льдом для диагностики глазной миастении. Пациенту кладут на верхнее опущенное веко кусочек льда на 2 минуты и если после того, как убрали лёд, веко приподнялось на 2 мм и более, то проба считается положительной. Это происходит, так как при миастении воздействие холода уменьшает мышечную слабость
- Проба со сжатием кисти в кулак для диагностики генерализованной формы. После нескольких повторных сжиманий пациент отмечает слабость в руке
Компьютерная томография позволяет найти увеличенный тимус или его опухоль — тимому.
Обязательно проводят оценку функции внешнего дыхания с помощью спирометрии. Это необходимо для анализа работы дыхательных мышц, поражены ли они или их функция не затронута.
Лабораторные исследования Для выявления антител к ацетилхолиновым рецепторам и белку MuSK используют серологическое исследование крови, а именно иммуноферментный анализ, он же ИФА. Помимо этого можно провести исследование для поиска антител к скелетным мышцам, однако, их выявление не является специфичным, так как они могут обнаруживаться при других аутоиммунных заболеваниях и при наличии опухоли тимуса без миастении.
Для исключения миастенического синдрома при мелкоклеточном раке легких исследуют кровь на антитела к кальциевым каналам.
Чтобы исключить другие патологии, проявляющиеся слабостью мышц, например: миозит — воспаление мышц, тиреотоксическую миопатию при заболеваниях щитовидной железы, миотонию — используют дополнительные лабораторные исследования. Это биохимический анализ крови на уровень креатинфосфокиназы, калия, которые будут повышены при миозите. Определение уровня гормонов щитовидной железы, повышение которых может сопровождаться псевдомиастеническими симптомами.
В Клинике Temed врачи детально проанализируют появившиеся симптомы и при подозрении на миастению направят пациента к нужному специалисту.
Последствия миастении
В условиях современной медицинской помощи прогноз при миастении благоприятный, даже при бульбарных и генерализованных формах. Для поддержания состояния здоровья необходим постоянный контроль над течением заболевания и своевременное начало лечения. Это обеспечивает длительную ремиссию.Мониторинг состояния очень важен, так как у 20% пациентов с миастенией в течении 2 лет после постановки диагноза возникает миастенический криз, требующий немедленной медицинской помощи из-за риска остановки дыхания и сердцебиения.
Памятка по противопоказаниям при миастении
-
Некоторые действия и препараты могут усугублять течение миастении и усиливать её симптомы. Поэтому пациентам стоит помнить о том, какие ограничения нужно соблюдать, какие лекарства следует принимать с осторожностью, а от чего и вовсе отказаться:
- Избегать чрезмерных физических нагрузок
- Ограничить пребывание на солнце
- Исключить препараты магния — магнезию, панангин, аспаркам
- Исключить приём миорелаксантов
- Также противопоказаны нейролептики и транквилизаторы — бензодиазепины, препараты лития
- Противопоказаны все мочегонные средства, кроме спиронолактона
Резюме
- 1 Миастения — хроническое аутоиммунное заболевание. Можно добиться длительной ремиссии симптомов, но вылечиться полностью невозможно
- 2 Болеют миастенией чаще женщины, чем мужчины. Примерно в соотношении 3:1
- 3 Есть ряд препаратов, которые противопоказаны пациентам с миастенией из-за повышенного риска миастенического криза — обострения симптомов заболевания — при их приёме
Программа Остеохондроз 2.0
которая поможет остановить
дегенеративные процессы в позвоночнике
- Амбулаторное лечение, 25-50 минут в день.
- Современные терапевтические методики
- Индивидуальный курс в зависимости от вида боли и ее причины
- https://myasthenia.org/Professionals/Clinical-Overview-of-MG
- https://www.ninds.nih.gov/health-information/disorders/myasthenia-gravis
- Itay Lotan, Mark A Hellmann, Adi Wilf-Yarkoni, Israel Steiner Exacerbation of myasthenia gravis following corticosteroid treatment: what is the evidence? A systematic review, J. Neurol. 2021 Dec; 268 (12):4573-4586.