Радикулит: как не упустить симптомы заболевания
Как часто встречается →
Механизм развития радикулита →
Классификация радикулита →
Из-за чего развивается радикулит →
Особенности клинического диагноза в зависимости от жалоб пациента →
Что будет, если запустить болезнь →
Диагностика радикулита →
Как лечить поясничный радикулит →
Как не допустить развитие радикулита →
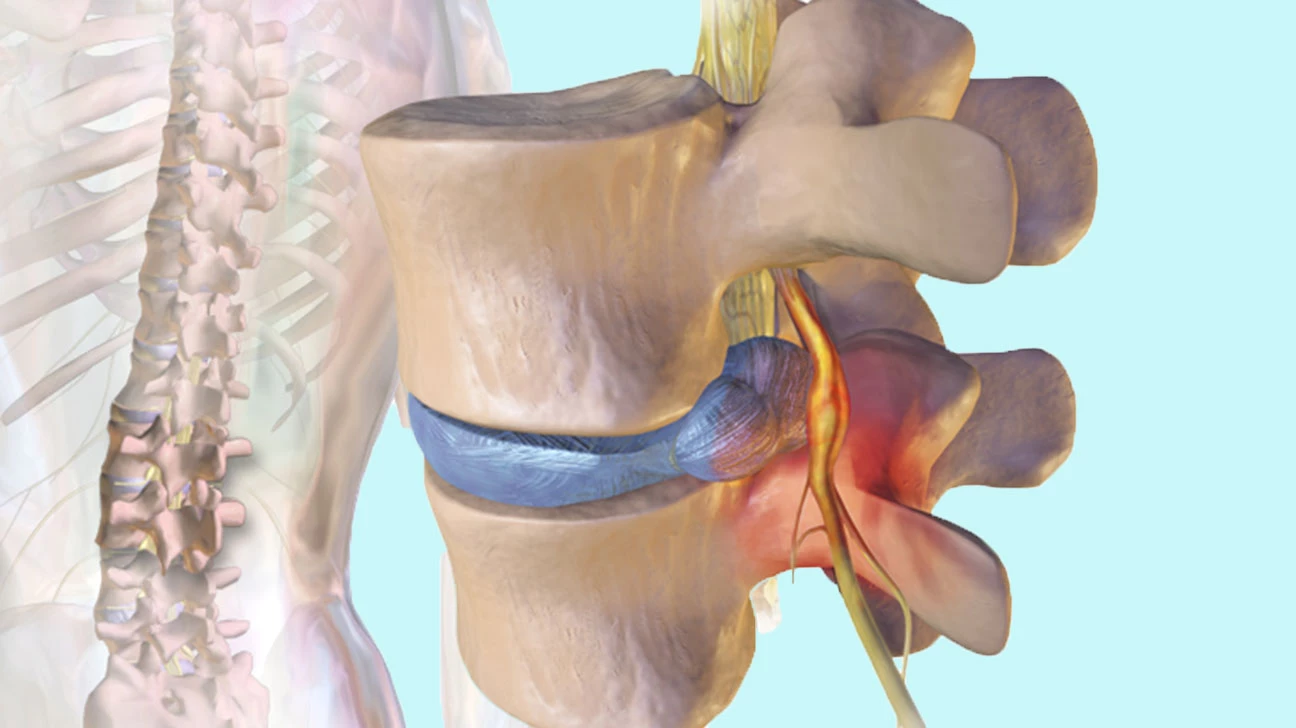
Радикулит — это заболевание, возникающее из-за сдавления спинномозговых нервных корешков грыжей межпозвонкового диска. Проблема чаще всего встречается в шейном и пояснично-крестцовом отделах из-за высокой подвижности и повышенной нагрузки.
Радикулит — устаревшее понятие. «Ит» в конце слова подразумевает воспалительный характер заболевания, что не совсем правильно в данном случае, так как причина редко связана с воспалением. Уместнее назвать патологию радикулопатией.
Радикулит — устаревшее понятие. «Ит» в конце слова подразумевает воспалительный характер заболевания, что не совсем правильно в данном случае, так как причина редко связана с воспалением. Уместнее назвать патологию радикулопатией.
Данная статья носит рекомендательный характер. Лечение назначает специалист после консультации.
Как часто встречается
Распространенность радикулопатии среди населения в возрасте старше 45 лет колеблется в диапазоне от 10 до 15%. По данным статистики, мужчины и женщины болеют одинаково часто.
Механизм развития радикулита
Чтобы понять, как и почему появляется боль и другие симптомы радикулита, рассмотрим анатомическое устройство позвоночника.Начнем с определения позвоночно-двигательного сегмента. Это анатомическая структура, которая представляет собой два смежных позвонка, соединенных суставами. Они окружены мышцами и связками, а между ними располагается межпозвоночный диск, некий амортизатор для позвонков. Через небольшие отверстия между этими позвонками выходят спинномозговые нервные корешки.
Вторая по популярности причина патологии — местные воспалительные и аутоиммунные реакции. Когда организм воспринимает свои клетки как чужеродные и начинает их атаковать. Запускается целый каскад воспалительных реакций, направленных против самого организма.
Классификация радикулита
-
В зависимости от отдела позвоночника, в котором произошло защемление корешка, выделяют следующие виды радикулита:
- 1 Шейный Проявляется болью в шейном отделе с распространением в руку, онемением верхних конечностей, мышечной слабостью в руках, чувством покалывания и ползанием «мурашек»
- 2 Грудной Эта разновидность радикулита коварна в плане дифференциальной диагностики. Симптоматика иногда очень схожа с острой сердечно-сосудистой патологией. Пациента может беспокоить боль не только в грудном отделе позвоночника, но и в области сердца, по ходу межреберных нервов и в верхней части живота
- 3 Пояснично-крестцовый Выраженная боль может распространяться от поясницы в паховую область, в ягодицу, в бедро. Также может беспокоить слабость в ногах, онемение в них, расстройство функции тазовых органов
Из-за чего развивается радикулит
-
Причины радикулита:
- Гиподинамия На фоне недостаточной физической активности уменьшается мышечная сила, мышечный корсет ослабевает и хуже поддерживает позвоночный столб, давление на межпозвоночные диски усиливается. Нарушается питание межпозвонковых дисков, они повреждаются и формируют выпячивания
- Расстройство обмена веществ К примеру, ожирение и сахарный диабет. Первое приводит к излишней нагрузке на весь опорно-двигательный аппарат. А диабет опасен развитием диабетической невропатии: когда из-за повышенного уровня сахара в крови нарушается питание нервных волокон
- Травмы позвоночника Переломы тел позвонков, отламывание их дужек может приводить к сдавлению нервных корешков костными отломками
- Интенсивная нагрузка на позвоночник Длительная нагрузка на позвоночный столб приводит к снижению амортизации межпозвонкового диска, утрате эластичности его наружной оболочки — фиброзного кольца — и образованию протрузий и грыж
- Новообразования Злокачественные и доброкачественные образования могут привести к нарушению целостности костной ткани и межпозвонкового диска
- Врожденные аномалии Подобные патологии уже с детства препятствуют полноценному развитию опорно-двигательного аппарата
Запишитесь на консультацию невролога
Нажимая на кнопку, я подтверждаю, что ознакомлен и согласен с условиями политики конфиденциальности и правилами обработки персональных данных.
Особенности клинического диагноза в зависимости от жалоб пациента
-
В зависимости от локализации и выраженности болевого синдрома выделяют следующие варианты диагноза:
- Люмбаго — это острая боль в спине, которая возникает внезапно и усиливается даже при незначительных физических нагрузках. В положении лежа болевой синдром становится менее выраженным. Фактором для обострения может служить резкий подъем тяжести, неловкое движение или переохлаждение
- Люмбалгия — это хроническая боль в спине, которая менее сильная по интенсивности, но её длительность обычно свыше 6 недель
- Ишиас (ишиалгия) — это острый болевой синдром по задней поверхности бедра, связанный с воспалением седалищного нерва. Со слов пациентов, ощущается как «прострел», носит постоянный, ноющий характер, усиливается при ходьбе. Как правило, ишиас односторонний
- Люмбаго с ишиасом (люмбоишиалгия) — комбинированный болевой синдром, который подразумевает боль в пояснице, отдающую в ногу. Это и есть радикулопатия
Что будет, если запустить болезнь
-
Поражение нервных корешков часто сопровождается неврологическими симптомами:
- 1 В мышцах, иннервируемых корешком, появляется слабость. Симптоматически это характеризуется мышечной слабостью в конечностях. Пациенту тяжело ходить, вставать из положения сидя. Изменяется походка, пациент как бы «переваливается» с ноги на ногу
- 2 Снижается чувствительность в зоне поражения. Пациент может не чувствовать тепло или холод при прикосновении, появляется ощущение бегающих мурашек, нередко беспокоит онемение конечностей
- 3 Снижаются сухожильные рефлексы. Проявляется гипорефлексия на стороне поражения, что также является признаком поражения нервного корешка
Прогноз для пациентов с радикулопатией зависит от тяжести основного заболевания. Запущенная болезнь может привести к инвалидности. К более серьезным осложнениям также относятся тазовые расстройства: недержание кала и мочи, запоры, онемение в области промежности, сексуальные расстройства.
Диагностика радикулита
Диагностикой всех форм радикулита занимается невролог. Чтобы исключить другие заболевания со сходной симптоматикой, пациент должен пройти обследование. Кроме визуального осмотра, пальпации и оценки неврологического статуса, назначают дополнительные методы обследования:- Рентген проблемного отдела позвоночника
- КТ (компьютерную томографию) позвоночника
- Общий и биохимический анализ крови
- Общий анализ мочи, УЗИ почек
- МРТ позвоночника
Как лечить поясничный радикулит
Комплекс мер по лечению поясничного радикулита у женщин и мужчин зависит от выраженности клинической картины и причин болезни. Ключевые задачи лечения радикулита — устранить острый болевой синдром, воспаление и причину, которая вызвала радикулит.На первый план всегда выходит тактика консервативного лечения. ВTemed эффективно применяют комплексное лечение поясничного радикулита. Наши врачи подбирают набор методик индивидуально для каждого пациента с учетом особенностей его здоровья и течения заболевания.
-
Консервативная терапия снижает боль и улучшает состояние больного, что достигается физиотерапевтическими методами:
- ударно-волновой терапией — акустические волны проникают в мягкие ткани позвоночника, разрушают скопление соли в пораженных участках, уменьшают боль и воспаление, расслабляют мышцы
- лазеротерапией — обезболивание при помощи лазера, когда ткани поглощают энергию лазерного луча и восстанавливают функции пораженных клеток
- магнитотерапией, которая уменьшает боль и локальный отёк
- иглорефлексотерапией — процедура точечной стимуляции нервов, расположенных в мышцах и других тканях, с помощью тонких игл
-
В комплексе с физиотерапией врач часто назначает медикаментозное лечение:
- Нестероидными противовоспалительными средствами (НПВС): диклофенаком, нимесулидом, ибупрофеном и их аналогами — обладают обезболивающим и противовоспалительным действием
- Миорелаксантами — помогают снять мышечный спазм и улучшить подвижность позвоночника
- Анальгетиками: анальгином, новокаином, лидокаином и другими
- Гормональными противовоспалительными средствами при выраженной боли и воспалении
-
Чтобы в период обострения пациент чувствовал себя лучше, врач дает и немедикаментозные рекомендации:
- избегать постельного режима
- носить корсет средней жёсткости в первые несколько дней
- делать специальную гимнастику
Хирургическое вмешательство врач назначает только в случае, если консервативное лечение не дает результата или невозможно из-за позднего обращения пациента к специалистам.
Как не допустить развитие радикулита
Пояснично-крестцовый радикулит реже встречается у людей, которые внимательно относятся к своему здоровью. Даже количество острых приступов можно существенно сократить, если соблюдать меры профилактики.-
Для профилактики радикулита:
- Исключите гиподинамию. Дозированно и правильно выбирайте физические нагрузки. Лучший вид спорта для профилактики — плавание и лечебная гимнастика
- Своевременно проходите комплексное обследование организма и лечите хронические заболевания
- Правильно обустройте спальное место, спите на ортопедическом матрасе и подушке
- Следите за массой тела и полноценно питайтесь, в рационе должно быть достаточное количество витаминов и микроэлементов
- Не допускайте сутулости и перекоса позвоночника при длительной статичной работе, особенно это касается офисных работников и любителей гаджетов
- Исключите переохлаждение, так как оно может вызвать миозит — воспаление и острую боль в спине
Если вам поставили диагноз поясничный радикулит или есть боль в спине, запишитесь на прием в Temed. С 2008 года мы успешно лечим болезни спины без операции. Придерживаемся доказательного подхода в диагностике. Результаты работы наших специалистов подтверждаются снимками МРТ, которые мы делаем до и после лечения. В Temed избавили от боли уже свыше 5 000 пациентов.
Перезагрузка здоровья вашей спины
Программа Остеохондроз 2.0
О программе Программа Остеохондроз 2.0
Комплексная программа лечения,
которая поможет остановить
дегенеративные процессы в позвоночнике
которая поможет остановить
дегенеративные процессы в позвоночнике
- Амбулаторное лечение, 25-50 минут в день.
- Современные терапевтические методики
- Индивидуальный курс в зависимости от вида боли и ее причины