Диагностика
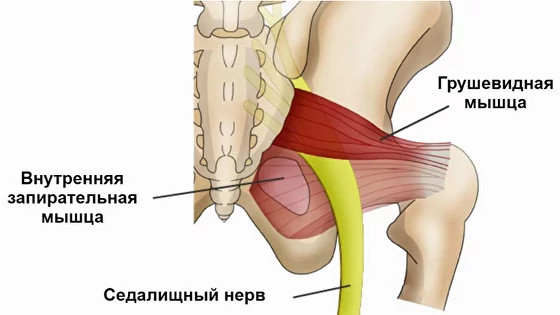
Синдром грушевидной мышцы относится к диагнозам исключения 一 чтобы его поставить, нужно исключить другие причины боли, в первую очередь, патологию позвоночника. Диагностика начинается с первичного приёма невролога, который расспрашивает пациента о симптомах патологии, хронических заболеваниях, принимаемых препаратах. При пальпации врач может выявить болезненность и уплотнение в проекции грушевидной мышцы. Затем обязательно оценивает мышечную силу конечностей, кожную чувствительность, также проводит диагностические тесты, если они положительные, это может указывать на синдром грушевидной мышцы:
-
FAIR-тест Фишмана (flexion, adduction, and internal rotation) 一 сгибание, приведение, поворот бедра кнутри вызывают напряжение грушевидной мышцы, усиливая неприятные ощущения
-
Симптом Фрайберга 一 боль при повороте бедра кнутри в положении лежа на спине
-
Симптом Битти 一 боль при поднятии больной ноги лежа на здоровом боку
-
Симптом Миркина 一 боль при наклоне вперед из положения стоя на выпрямленных в коленях ногах
-
Симптом Ласега 一 боль при подъеме прямой ноги в положении лежа на спине. Этот симптом может также быть положительным при радикулопатии, поэтому врач проверяет и другие симптомы натяжения, чтобы исключить патологию спинномозговых корешков Главное отличие радикулопатии от синдрома грушевидной мышцы заключается в локализации боли: при радикулопатии боль обычно начинается от поясницы, а не от ягодиц.
Пациентам часто назначают дополнительные обследования, чтобы выяснить причины недуга и установить точный диагноз. Из диагностических методов могут быть рекомендованы:
-
УЗИ мягких тканей ягодичной области 一 позволит визуализировать саму мышцу, признаки ее воспаления, исключить опухоли в области седалищного нерва
-
Рентгенография тазобедренного сустава — проводят при подозрении на артрит или артроз
-
Компьютерная томография 一 чаще всего требуется для более качественной визуализации костей и суставов
-
Магнитно-резонансная томография 一 для понимания особенностей анатомии ягодичной области у пациента, исключения грыж дисков и другой патологии позвоночника. Может показать отек и гипертрофию грушевидной мышцы
-
Электронейромиография 一 для дифференциальной диагностики между неврологической и мышечной патологией, а также между сдавлением седалищного нерва и спинномозгового нервного корешка грыжей межпозвонкового диска — радикулопатией. Может выявить аномалии сокращения мышцы
К какому врачу обратиться
Для первичной диагностики можно обратиться к терапевту или неврологу. При уже установленном диагнозе синдрома грушевидной мышцы часто требуется консультация травматолога-ортопеда, мануального терапевта, специалиста по лечебной физкультуре, физиотерапевта. Необходимость в осмотре хирурга возникает редко, только если нет эффекта от консервативного лечения в течение длительного времени.
Болит грушевидная мышца в ягодице: как лечить?
Абсолютное большинство случаев развития синдрома лечат консервативно, могут быть использованы следующие методы: -
Прием лекарственных препаратов из группы нестероидных противовоспалительных и миорелаксантов 一 конкретный препарат может порекомендовать врач Клиники Temed на основании характеристик болевого синдрома и сопутствующих заболеваний. Препараты позволяют снять боль, воспаление, отёк и расслабить напряжённую мышцу
-
Лечебная физкультура (ЛФК). Комплекс упражнений специалист подбирает индивидуально, с учётом особенностей клинической картины
-
Мануальная терапия с применением мягких мануальных техник помогает расслабить спазмированную мышцу и улучшить подвижность ноги
-
Иглорефлексотерапия — стимуляция специальными иглами биологически активных точек эффективно снимает боль и спазм
-
Низкоинтенсивная лазеротерапия позволяет снять локальный отёк, воспаление
-
Ударно-волновая терапия улучшает подвижность ноги
-
Магнитотерапия отлично снимает воспаление и боль
-
Кинезиотейпирование — наложение на кожу ягодицы липких лент, что помогает равномерно распределить нагрузку на ногу
Обычно применяют комбинацию из 2-3 методов лечения, наиболее подходящих конкретному пациенту. Восстановительный период при использовании немедикаментозного лечения длится 1-3 недели. В это время необходимо периодически аккуратно растягивать грушевидную мышцу. Упражнения на растяжку может продемонстрировать лечащий врач. Если в соседних областях 一 пояснице и крестцово-подвздошном сочленении — обнаружены выраженные дегенеративно-дистрофические изменения или другая патология, консервативную терапию направляют и на эти области, а не только на саму ягодицу.
В тяжелых случаях могут использовать инъекции нестероидных противовоспалительных средств, а также кортикостероидов в грушевидную мышцу, чтобы вызвать ее расслабление, снять отек и воспаление. Хирургическое лечение заключается в частичном рассечении волокон грушевидной мышцы, чтобы освободить нерв. Операция не всегда полностью избавляет от боли в будущем.
Последствия
Синдром грушевидной мышцы часто ухудшает качество жизни, а иногда и приводит к инвалидности, если вовремя не поставить диагноз и не начать лечение. В этих случаях могут возникнуть:
- Хроническая боль, длительностью более 3 месяцев
-
Патологическое повышение чувствительности ягодицы, задней поверхности бедра и голени
-
Слабость и атрофия мышц поражённой ноги и ягодицы
-
Нарушения походки и баланса, так как из-за боли пациент опирается на здоровую ногу
При правильно подобранном лечении и соблюдении всех рекомендаций боль проходит в течение 1-3 недель. Конкретный план лечения можно получить, обратившись к специалистам Клиники Temed. Если имеются анатомические особенности, нужно крайне внимательно относиться к профилактике рецидива.
Профилактика
Наиболее важная мера профилактики 一 избегать длительного сидения. Ставьте таймер во время работы, чтобы не забывать вставать и делать небольшую разминку или растяжку. Если сидеть все же приходится длительно, держите правильное положение: -
не наклоняйте корпус вперед
-
убедитесь, что ваши бедра параллельны полу
-
используйте подставку под стопы
-
пользуйтесь подлокотниками
-
не сидите нога на ногу
Если вы занимаетесь спортом или просто собираетесь выполнять непривычную физическую нагрузку, выполняйте разминку в течение 5-10 минут перед нагрузкой. Кроме того, будут полезны следующие упражнения на укрепление и растяжку мышц ягодичной области: -
Ягодичный мостик
-
Махи ногой в положении лежа на боку
-
Упражнения на растяжку ягодичных мышц 一 например, подтягивание согнутой в колене ноги к животу в положении лежа на спине
-
Занятия на эллиптическом тренажере
-
Пилатес и йога
-
Самомассаж
Стоит также позаботиться о профилактике нарушений биомеханики работы мышц ягодичной области: -
Поддерживать здоровую осанку, выполнять специальные упражнения при уже существующих нарушениях
-
Заботиться о здоровье стоп 一 подбирать удобную обувь, стельки, своевременно лечить артриты, шпоры, плоскостопие
-
Делать упражнения для поддержания тонуса мышц туловища и передней поверхности бедра, которые создают баланс работы ягодичных мышц
-
Делать общеукрепляющие упражнения, больше ходить и плавать. Физическая активность должна быть умеренной, но регулярной
Резюме
-
1 Синдром грушевидной мышцы проявляется болью, слабостью и неприятными ощущениями в ягодице и ноге. Он вызван сдавлением седалищного нерва
-
2 Существует три группы причин развития синдрома: воспаление, спазм и фиброз грушевидной мышцы
-
3 Чтобы поставить диагноз синдрома грушевидной мышцы, нужно исключить другие заболевания с похожей симптоматикой 一 например, грыжу межпозвонкового диска
-
4 Почти всегда синдром грушевидной мышцы лечат консервативно. Основные методы лечения направлены на снятие спазма и отека
-
5 В профилактике рецидива главное 一 избегать длительного сидения




 Уважаемые читатели!
Уважаемые читатели!